Contents
変形性膝関節症とは:歩行に影響を与える病気
変形性膝関節症は、膝の軟骨がすり減ることで痛みや変形が生じる病気です。男女比は1:4で女性に多く、加齢とともに発症リスクが高まります。日本国内の患者数は約3,000万人と推計されており、高齢化社会において非常に身近な疾患です。
主な症状は膝の痛みですが、進行すると歩行そのものが困難になることがあります。「歩くたびに痛い」「以前より歩けなくなった」と感じている方は、変形性膝関節症による歩行障害が起きている可能性があります。
変形性膝関節症が歩行に与える影響
変形性膝関節症が進行すると、膝の痛みや可動域制限(関節を動かせる範囲の狭まり)によって、歩き方に特徴的な変化が現れます。これを歩行障害といいます。
まず正常な歩行の仕組みを理解することが、変化に気づく第一歩です。
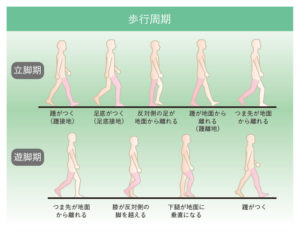
正常な歩行(歩行周期)
片側のかかとが接地してから、再び同じ方のかかとが接地するまでを「歩行周期」といいます。
歩行周期は大きく2つの時期に分かれます。
立脚期(足が地面についている時期)
① かかとが地面に着く(踵接地)
② 足の裏全体が地面に着く(足底接地)
③ 体重が支えている脚に乗る(立脚中期)
④ かかとが地面から離れる(踵離地)
⑤ つま先が地面から離れる(爪先離地)
遊脚期(足が地面から離れている時期)
① つま先が地面から離れる
② 両足が交差し、反対側の足を超える
③ 膝から下の部分が地面と垂直になる
④ かかとが地面に着く
変形性膝関節症の歩き方の特徴
変形性膝関節症になると、以下のような特徴的な歩き方の変化が現れます。
1. 歩幅が狭くなる
膝が完全に伸びなくなると、かかとを地面に着ける際に膝をまっすぐ伸ばせず、歩幅が自然と小さくなります。「小股歩き」になっているとしたら、膝の伸展制限が原因かもしれません。
2. 立脚期が短くなる(患側を早く離す)
体重をかけると膝が痛むため、痛む側の脚に体重をのせている時間(立脚期)が短くなります。代わりに、空中に足が浮いている時間(遊脚期)が長くなります。歩くリズムが左右で不均一になり、いわゆる「びっこ」を引く歩き方に見えることがあります。
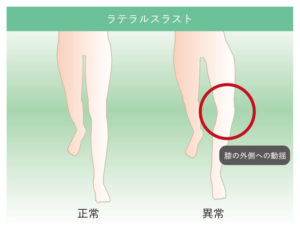
3. ラテラルスラスト(膝が外にぶれる動き)
O脚(内反変形)が進んでいる方に特徴的な歩き方です。体重をかけた瞬間に膝が外側にぶれる動きを「ラテラルスラスト(lateral thrust)」といいます。この動きは膝の内側の軟骨にさらなるストレスをかけ、病状を悪化させる悪循環につながります。
4. ニーイン・ニーアウト(膝の捻れ動作)
正常な歩行では、つま先の向きと膝の曲がる向きが一致しています。しかし以下のような癖があると、膝関節に余分な捻れ力が加わります。
ニーイン(X脚傾向)
膝を曲げるときに膝が内側に入る動き。内股になるほど膝の捻れが強くなります。
ニーアウト(O脚傾向)
膝を曲げるときに膝が外側に出る動き(ガニ股)。ラテラルスラストと連動して起こることが多いです。
日常生活では自覚がなくても、歩くたびに膝に捻れの力がかかり続けることで、軟骨のすり減りが加速します。
「歩くと痛い」「歩けない」と感じたときの段階別対処法
「歩くと膝が痛い」「以前より歩けなくなってきた」というのは、変形性膝関節症の進行を示すサインです。段階に応じた対処法を知っておくことが大切です。
初期(歩き始めに痛みがあるが、しばらく歩くと楽になる)
- ウォーキングや水中ウォーキングで大腿四頭筋(太ももの前側の筋肉)を強化する
- 体重管理を行い、膝への負担を減らす
- 正しい歩き方を意識する(後述)
- クッション性のある靴、または専用インソールを使用する
進行期(歩行中・階段昇降時に痛みがある)
- 痛みが強い時期は無理に歩かず、安静を保つ
- 杖や歩行補助具を積極的に活用する
- ヒアルロン酸注射など医療的な治療を並行して行う
- 理学療法士によるリハビリで歩行パターンを修正する
末期(安静時にも痛みがあり、歩行が著しく困難)
- 手術治療(人工膝関節置換術・高位脛骨骨切り術など)を検討する
- PRP療法や幹細胞治療など再生医療を検討する
- 歩行補助具・福祉用具を活用して日常生活の質(QOL)を維持する
「歩けなくなるのでは」という不安を抱えている方へ:変形性膝関節症は進行性の病気ですが、適切な治療と生活習慣の改善で、多くの方が歩行能力を維持・改善できています。末期であっても手術や再生医療といった選択肢があります。早期から専門医に相談することが、歩行機能を守る最善策です。
正しい歩き方のポイント(変形性膝関節症の方向け)
変形性膝関節症の症状を悪化させないための歩き方を意識することが、日常ケアとして有効です。
1. かかとから着地する
かかとから地面に着き、足の裏全体を通って、つま先へと体重を移動させます。つま先から着地したり、足全体でドタドタ歩いたりすると、膝への衝撃が増えます。
2. つま先はやや外向きに(15〜20度程度)
つま先を少し外側に向けて歩くと、膝への捻れ力が軽減されます。内股(ニーイン)で歩く癖がある方は特に意識してください。
3. 歩幅を無理に広げない
痛みのある状態で無理に大股歩きをすると、着地の衝撃が増します。「少し小さめの歩幅」で、リズムよく歩くことを意識しましょう。
4. 体幹を安定させて歩く
体が左右に揺れる「体幹動揺」が大きいと、膝への側方ストレスが増します。お腹に軽く力を入れ、体幹を安定させて歩きましょう。
5. 目線は前方(やや遠く)に
下を向いて歩くと背中が丸まり、重心のバランスが崩れます。数メートル先を見るイメージで、背筋を軽く伸ばして歩きましょう。
靴の選び方・インソールの活用
変形性膝関節症の方の歩行をサポートするうえで、靴とインソールの選択は重要です。
靴のすり減りで歩き方をチェック
靴底の減り方は、あなたの歩き方の癖を教えてくれます。
靴底の外側が特に減る
O脚(外反変形)の方に多いパターンです。変形性膝関節症でO脚変形がある方に最も多く見られます。
靴底の内側が特に減る
X脚変形や偏平足の方に多いパターンです。
全体的に均等に減る
体重が重い方や、筋力低下で膝関節への荷重バランスが崩れている方に見られます。
変形性膝関節症に適した靴の選び方
- クッション性が高いもの:着地時の衝撃を吸収し、膝への負担を軽減します
- かかとがしっかりしたもの(ヒールカウンターが硬い):足首が外側に倒れる「回内」を防ぎます
- つま先に適度なゆとりがある(ワイズが広め):つま先が窮屈だと歩き方が崩れます
- ヒールが低いもの(2cm以下が目安):高いヒールは膝の前面(膝蓋骨)への負担を増やします
インソール(足底板)の活用

インソール(足底板)
インソール(足底板)は、足のアーチや歩き方の癖に合わせて作られた中敷きです。変形性膝関節症では、外側を高くした「外側ウェッジインソール」が内側への荷重を分散させる効果があるとされています。
変形性膝関節症と診断されている場合、保険が適用されるインソールを作成できる場合があります。整形外科または義肢装具士に相談してみてください。
インソールについての詳細はインソール(足底板)の効果と選び方もご参照ください。
杖・歩行補助具の使い方
「杖を使うのは恥ずかしい」と思う方もいますが、適切に使うことで膝への負担を大幅に軽減でき、歩行距離・歩行速度の維持につながります。
杖の選び方と使い方
- 杖の高さ:腕をまっすぐ下ろしたときの手首の高さが目安
- 持つ手:痛む膝と反対側の手で持ちます(右膝が痛ければ左手に持つ)
- 歩く順番:「杖→痛む脚→健側の脚」の順で前に出す
杖を痛む側と同じ手に持つと、かえって膝への負担が増えてしまうため注意が必要です。
ロフストランドクラッチ・歩行器
両膝に強い痛みがある場合や、バランスが不安定な場合は、前腕に固定するタイプの杖(ロフストランドクラッチ)や歩行器の使用を検討します。使用方法については理学療法士や医師に相談してください。
膝の病期分類と歩行への影響
変形性膝関節症は初期・進行期・末期に分けられ、歩行への影響も段階的に変化します。
初期
痛みの強さ
通常の生活を送ることはできるが、歩き出しや立ち上がりなど、動作の開始時に少し痛みがある。比較的早く痛みは消える。
関節の変形
関節軟骨が少しずつ減少し、軟骨に亀裂のような細かい損傷がみられる。
歩行への影響
歩き始めの数歩は痛みがあるが、温まると軽減する。歩幅はほぼ正常。
進行期
痛みの強さ
日常生活において、痛みにより困難な動作が出てくる。正座は困難になることが多い。
関節の変形
関節の間が狭くなり、軟骨のすり減りが強くなる。骨の端がトゲのように尖った変形がみられる。
歩行への影響
歩幅が狭くなり、歩行速度が低下する。ラテラルスラストや立脚期の短縮が現れやすい。階段昇降が特に困難。
末期
痛みの強さ
痛みの程度が強く、杖や押し車を使わないと歩くことが困難になる。
関節の変形
関節軟骨のすり減りが強く、軟骨の下の骨まで損傷がみられる。関節の隙間がなくなる。
歩行への影響
補助具なしでの歩行が困難。膝が伸びない・曲がらないなど可動域が著しく制限され、日常生活動作(ADL)全般に影響が出る。

変形性膝関節症の治療と歩行回復
保存療法(手術をしない治療)
症状が軽~中程度の場合、以下の保存療法を行います。
- 痛み止め(内服薬・外用薬)
- ヒアルロン酸注射(関節内に直接注入)
- 大腿四頭筋の強化訓練、関節可動域の改善訓練
- 温熱療法などの物理療法
ヒアルロン酸注射については変形性膝関節症の注射治療もご覧ください。
手術療法
保存療法で改善しない場合は、手術治療を検討します。

- 関節鏡(内視鏡)手術:関節内を清掃する低侵襲手術
- 高位脛骨骨切り術(HTO):骨を切って膝のアライメント(骨格の並び)を矯正する手術
- 人工膝関節置換術(TKA):損傷した関節面を人工物に置き換える手術
再生医療という選択肢
手術を避けたい方、または保存療法では効果が不十分な方には、再生医療という選択肢があります。
当院では、患者さまご自身の細胞を使った培養幹細胞治療を提供しています。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。適切に培養・活性化された幹細胞は、加齢とともに低下した組織修復力を補い、膝の炎症を抑えて軟骨環境の改善を促します。
O脚との関係
変形性膝関節症ではO脚(内反変形)を伴う方が多く、歩き方にも大きな影響を与えます。O脚になると体重が膝の内側に集中し、内側の軟骨が優先的にすり減ります。
O脚の改善には、インソールや膝装具による外側への荷重分散、大腿四頭筋と股関節外転筋(お尻の横の筋肉)の強化が有効とされています。
O脚と変形性膝関節症の関係についてはO脚と変形性膝関節症も合わせてご覧ください。
歩行改善のためのウォーキング
「歩くと痛いのに、ウォーキングをしていいの?」という疑問をよく聞きます。
適切な強度でのウォーキングは、変形性膝関節症の患者さんにとって有効な運動療法です。ただし、痛みが強い時期に無理に歩くのは逆効果です。
ウォーキングの具体的な方法・注意点については変形性膝関節症とウォーキングで詳しく解説しています。
よくある質問(FAQ)
Q1. 変形性膝関節症になると必ず歩けなくなりますか?
A. 必ずしも歩けなくなるわけではありません。初期から治療・リハビリを行い、適切な歩行習慣を身につけることで、多くの方が歩行機能を維持できています。「末期」と診断されても、手術や再生医療で歩行能力を回復させた事例があります。
Q2. 膝が痛くても歩いた方がいいですか?
A. 痛みの程度によります。安静時にも強い痛みがある急性炎症期は、まず安静が優先です。炎症が落ち着いた後は、痛みの出ない範囲でのウォーキングや水中歩行が筋力維持と症状改善に役立ちます。自己判断せず、担当医に相談しながら行ってください。
Q3. 歩き方を変えるだけで膝の痛みは改善しますか?
A. 歩き方の改善だけで完全に治すことは難しいですが、正しい歩き方は膝への負担を軽減し、症状の悪化を防ぐ効果があります。理学療法士による歩行分析・指導を受けると、より具体的な改善が期待できます。
Q4. 杖はどの段階から使い始めるべきですか?
A. 歩行中に痛みや不安定感を感じるようになったら、早めに導入することをおすすめします。「まだそこまでじゃない」と我慢して歩き方が崩れると、膝以外の腰や反対側の膝への負担が増します。
Q5. 変形性足関節症(足首)でも歩き方は変わりますか?
A. はい、変形性足関節症でも変形性膝関節症と同様に、痛みをかばうために歩き方に変化が現れます。足首の動きが制限されると、かかとから足先への体重移動がスムーズに行えなくなり、膝や腰への二次的な負担につながることもあります。
まとめ
変形性膝関節症が歩行に与える影響と、その対処法をまとめます。
- 変形性膝関節症になると歩幅の縮小、立脚期の短縮、ラテラルスラストなど特徴的な歩行変化が現れる
- 「歩くと痛い」「歩けなくなってきた」と感じたら、段階に応じた対処を早めに始めることが重要
- かかと着地・体幹安定・適切な歩幅を意識した正しい歩き方で膝への負担を軽減できる
- 靴・インソール・杖などの補助具を上手に活用することで歩行を維持しやすくなる
- 歩行機能の低下が著しい場合は、手術療法・再生医療も有効な選択肢
歩行をする上で、膝の機能低下はそのまま歩行機能の低下につながります。歩行周期の乱れや代償動作は、反対側の膝や腰、足関節など患部以外にも悪影響を与えます。症状がみられるときは、早期から専門医に相談することをおすすめします。
「保存療法を続けているが、なかなか歩行が楽にならない」「手術以外の方法を探している」という方に、再生医療という選択肢があります。
当院では患者さまご自身の細胞を活用した幹細胞治療を提供しています。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。まずはお気軽にご相談ください。
No.0009
監修:院長 坂本貞範