Contents
- 1 膝の痛みに使われる薬の種類と選び方
- 2 変形性膝関節症とは?痛みが起きる仕組み
- 3 変形性膝関節症の薬物療法の全体像
- 4 【比較表】外用薬・内服薬・注射の効果・副作用・費用
- 5 外用薬(塗り薬・貼り薬)
- 6 内服薬(飲み薬)
- 7 関節内注射(ステロイド・ヒアルロン酸)
- 8 【フローチャート】痛みの程度と薬の選び方
- 9 市販薬で対処できる範囲と、受診すべきサイン
- 10 薬と組み合わせると効果的な治療・ケア
- 11 サプリメント(グルコサミン・コンドロイチン)について
- 12 費用・保険適用について
- 13 変形性膝関節症の治療法全般について
- 14 FAQ(よくある質問)
- 15 薬で十分な効果が得られない方へ:再生医療という選択肢
膝の痛みに使われる薬の種類と選び方
「膝が痛くて歩くのがつらい」「階段を上るたびに痛みが出る」——変形性膝関節症による膝の痛みは、日常生活のあらゆる場面に影響します。治療の第一歩として多くの方が最初に頼るのが薬物療法です。
しかし、一口に「膝の痛み止め」といっても、外用薬・内服薬・注射と種類が多く、「どれが自分に合うのか」「副作用は大丈夫か」「市販薬で対処できるのか」といった疑問をお持ちの方も多いのではないでしょうか。
この記事では、変形性膝関節症に使われる薬の種類・効果・副作用・費用を丁寧に解説し、痛みの程度に応じた選び方もご紹介します。薬で十分な効果が得られない場合の選択肢についても、最後にお伝えします。
変形性膝関節症とは?痛みが起きる仕組み
膝関節は大腿骨と脛骨で構成された「大腿脛骨関節」と、大腿骨と膝蓋骨で構成された「膝蓋大腿関節」からなります。骨同士が接触する面には弾力性のある関節軟骨があり、歩行時の衝撃を吸収する役割を担っています。
変形性膝関節症では、この関節軟骨が徐々にすり減り、細かい軟骨片が関節包の内側にある滑膜(かつまく)を刺激します。すると滑膜に炎症が起き、通常以上の関節液が分泌されます。これが「膝に水がたまる」という状態です。炎症が続くと、さらに炎症を助長する物質が産生され、症状が進行する悪循環に陥ります。

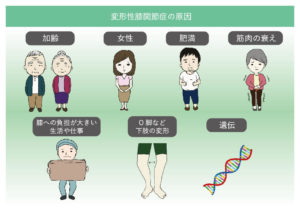
40歳以上では5人に1人が変形性膝関節症になっており、発症率は男性の2〜3倍と女性に多い疾患です。加齢・体重増加・O脚・遺伝的な要因が主な原因とされています。
変形性膝関節症の薬物療法の全体像
変形性膝関節症の薬物療法は、大きく3つに分かれます。
- 外用薬:皮膚から成分が吸収される塗り薬・貼り薬(湿布)
- 内服薬:飲み薬。痛みや炎症を全身的に抑える
- 関節内注射:膝の関節内に直接注射するステロイド・ヒアルロン酸
それぞれの特徴を理解したうえで、痛みの程度や体の状態に合った方法を医師と相談して選ぶことが大切です。
【比較表】外用薬・内服薬・注射の効果・副作用・費用
以下に3種類の薬物療法を比較しました。選ぶ際の参考にしてください。
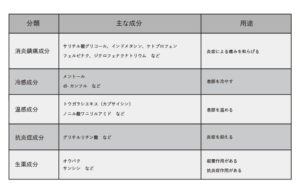
| 種類 | 主な効果 | 副作用リスク | 費用目安(保険3割) | こんな方に |
|---|---|---|---|---|
| 外用薬(湿布・塗り薬) | 局所の炎症・痛みを緩和 | 皮膚のかぶれ・赤み(比較的少ない) | 月300〜1,000円程度 | 痛みが軽〜中程度、胃腸が弱い方 |
| 内服薬(NSAIDs等) | 全身の炎症・痛みを抑制 | 胃腸障害・腎機能への影響(長期使用で注意) | 月500〜2,000円程度 | 外用薬だけでは不十分な方 |
| 関節内注射(ヒアルロン酸) | 関節の動きを滑らかにし痛みを軽減 | 感染リスク(稀)、注射部位の一時的な痛み | 月2,000〜5,000円程度 | 炎症が強い・薬で改善しない方 |
| 関節内注射(ステロイド) | 強力な抗炎症・即効性 | 軟骨への影響あり(頻回は非推奨) | 月1,500〜3,000円程度 | 急性の炎症・水がたまった状態 |
※費用は目安です。処方内容・医療機関・地域により異なります。
外用薬(塗り薬・貼り薬)
変形性膝関節症の外用薬には、塗り薬と貼り薬(湿布薬)があります。どちらも皮膚から有効成分(主に非ステロイド性消炎鎮痛薬)が吸収されて効果を発揮します。
塗り薬
クリーム状・ゲル状・液体状などさまざまな形状があり、使用感や肌の露出部位での使いやすさから選ばれます。湿布が貼りにくい関節の形状に合わせて使えるのが利点です。
貼り薬(湿布薬)
冷湿布・温湿布・薄茶色の湿布など種類は多いですが、基本的にはどれも経皮的消炎鎮痛薬が皮膚からしみ込んで効果を発揮します。冷感・温感はあくまで感覚的なもので、実際の局所温度をそれほど変化させるわけではありません。
病院で処方される湿布の中には比較的強い抗炎症成分を含むものもあります。肌を密閉するため赤みやかぶれが起きる場合もあるため、異常を感じたら使用を止めて医師に相談しましょう。
内服薬(飲み薬)
内服薬には、痛みや炎症の種類・程度に応じて複数の種類があります。
非ステロイド性消炎鎮痛薬(NSAIDs)
抗炎症・鎮痛・解熱の3つの作用を持ち、変形性膝関節症で最もよく使われる薬剤です。長期間の使用では胃腸障害・腎機能障害・心血管障害が起こることがあります。服用時は胃を守る薬と一緒に処方されることが多いです。
病院で処方される主なNSAIDs
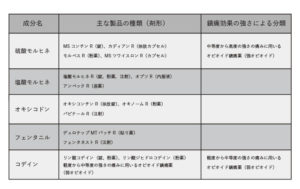
- ロキソプロフェン(ロキソニン®など)
- ジクロフェナク(ボルタレン®など)
- インドメタシン(インダシン®など)
- アスピリン(バファリン®など)
- メフェナム酸(ポンタール®など)
市販薬の主なNSAIDs
- イブプロフェン(イブ®など)
- アスピリン(バファリンA®など)
- アセトアミノフェン(タイレノール®、小児用バファリン®など)
※( )は代表的な商品名
アセトアミノフェン(解熱鎮痛薬)
解熱・鎮痛作用があり、NSAIDsに比べて胃腸への負担が少ないのが特徴です。ただし抗炎症効果はほとんどなく、炎症を直接抑えるというよりは「痛みを感じにくくする」働きが主です。飲みすぎると肝機能障害を起こす場合があるため、指示された用量を守ることが重要です。
代表的な薬剤として、カロナール(錠剤・シロップなど多剤形)、坐剤のアルピニー・アンヒバ、オピオイドと配合されたトラムセットなどがあります。
オピオイド(強力な鎮痛薬)
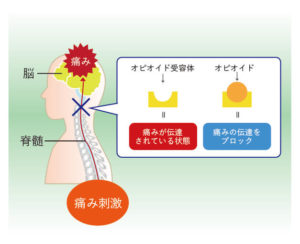
脳・脊髄のオピオイド受容体に結合して痛みの伝達を遮断する、強力な医療用鎮痛薬です。他の薬で改善が得られない重度の痛みに限って使用されます。
主な副作用として吐き気・便秘・眠気があります。吐き気は服用開始後2週間程度で落ち着くことが多く、吐き気止めで対応できます。便秘は継続的に現れるため、同時に対策が必要です。急に眠気が強くなった場合は医師に相談してください。
デュロキセチン(抗うつ薬由来の鎮痛薬)
セロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)と呼ばれる抗うつ薬の一種です。商品名はサインバルタ。2016年から変形性関節症に伴う慢性疼痛に保険適用されており、神経レベルで痛みの感受性を調整する効果があります。
主な副作用は吐き気・眠気・口の乾き・便秘などですが、従来の抗うつ薬より副作用は軽減されています。服用開始時や増量時に不安感・イライラ・気分の変調が現れる場合は、すぐに医師に連絡してください。
関節内注射(ステロイド・ヒアルロン酸)
炎症が強く膝に関節液がたまって痛む場合は、注射器で関節液を抜いたうえでステロイドやヒアルロン酸を注射します。
ステロイド注射
強力な抗炎症・鎮痛作用があり、急性炎症を速やかに抑える効果が期待できます。ただし頻繁な投与は軟骨の代謝を抑制して軟骨を傷める可能性があるため、繰り返しの使用は推奨されていません。
ヒアルロン酸注射
関節内を満たす滑液の主成分であるヒアルロン酸を補充し、関節の動きを滑らかにして痛みを緩和します。加齢によりヒアルロン酸の分泌量は低下するため、注入によって関節の潤滑機能を補います。ステロイドと異なり重大な副作用の心配は少ないですが、注射行為そのものには細菌感染のリスクが伴います(発生頻度は稀)。効果を感じなくなっているにもかかわらず漫然と打ち続けることは避けた方がよいでしょう。
注射治療の詳細はこちらの記事(変形性膝関節症の注射治療)でも解説しています。
【フローチャート】痛みの程度と薬の選び方
痛みの程度に応じた薬の選び方の目安を以下に示します。あくまで参考であり、実際の選択は医師にご相談ください。
| 痛みの程度 | 状態の目安 | まず検討する薬 |
|---|---|---|
| 軽度 | 動き始めに少し痛む程度。日常生活はほぼ支障なし | 市販の湿布・塗り薬。安静・ストレッチと並行 |
| 中程度 | 歩行・階段で痛みが出る。長時間歩けない | 医療機関の処方による外用薬+内服薬(NSAIDs / アセトアミノフェン) |
| 中〜重度 | 安静時にも痛む。膝が腫れる・水がたまる | 関節内注射(ヒアルロン酸・ステロイド)+内服薬の組み合わせ |
| 重度・慢性 | 内服・注射でも改善しない。生活の質が著しく低下 | オピオイド・デュロキセチン検討、または手術・再生医療の相談 |
市販薬で対処できる範囲と、受診すべきサイン
軽い痛みであれば、市販の湿布薬や痛み止めで一時的に対処できることがあります。ただし以下のサインが現れたら、市販薬での対処を続けず早めに受診しましょう。
- 膝が明らかに腫れている、熱を持っている
- 安静にしていても痛みが続く
- 市販薬を2週間以上使っても改善しない
- 階段の昇降や平地歩行でも痛みが強い
- 膝に水がたまっている感じがする
- O脚が気になり始めた
O脚が進行すると膝への負担が増し、薬だけでは痛みのコントロールが難しくなります。O脚と変形性膝関節症の関係についてはこちらの記事も参考にしてください。
薬と組み合わせると効果的な治療・ケア
薬は痛みを抑える手段ですが、それだけでは膝の状態の改善は限定的です。以下のケアと組み合わせると、より効果的に症状を管理できます。
リハビリ・運動療法
膝周囲の筋肉(特に太もも前面の大腿四頭筋)を強化することで、関節への負担を分散できます。プールでのウォーキングや自転車こぎなど、膝への衝撃が少ない運動が推奨されます。
装具・インソール
足底板(インソール)や膝サポーターは、膝への負荷を物理的に軽減します。O脚傾向のある方は、外側が高くなっているインソールを使うことで膝の内側への負担を減らせます。インソールの選び方についてはこちらの記事をご覧ください。
体重管理
体重が1kg増えると膝への負荷は約3〜4kg増えるといわれます。生活習慣の改善と並行して行うことで、薬の使用量を抑えられることもあります。
予防・進行抑制
変形性膝関節症は早期の対処が進行抑制につながります。予防や日常ケアの方法についてはこちらの記事も参考にしてください。
サプリメント(グルコサミン・コンドロイチン)について

グルコサミンやコンドロイチンは軟骨の構成成分として知られており、サプリメントとして広く市販されています。しかし、現時点では医学的なエビデンス(科学的根拠)は確立されておらず、日本整形外科学会のガイドラインでは推奨度は高くありません。過度な期待をせず、あくまで補助的なケアとして位置づけることが適切です。
費用・保険適用について
変形性膝関節症の薬物療法はすべて公的医療保険の対象です(3割負担の場合)。一般的な目安として、外用薬・内服薬の処方は月500〜2,000円程度、ヒアルロン酸注射は1回につき300〜1,000円程度(週1回を5週連続が標準的)です。
なお、後述する再生医療(幹細胞治療)は自由診療となり保険適用外です。費用・内容の詳細は医師にご相談ください。
変形性膝関節症の治療法全般について
変形性膝関節症の治療は薬物療法だけではありません。保存療法・手術・再生医療といった選択肢の全体像はこちらの記事(変形性膝関節症の治療法まとめ)でご確認いただけます。
FAQ(よくある質問)
Q1. 薬だけで変形性膝関節症は治りますか?
薬は痛みや炎症を抑える対症療法です。すり減った軟骨を元に戻す効果はなく、「治す」というよりも「症状をコントロールして生活を楽にする」ものです。ただし、早期から適切にケアすることで症状の進行を遅らせることはできます。
Q2. 副作用が心配です。どう付き合えばよいですか?
外用薬はかぶれ程度、内服薬(NSAIDs)は胃腸への影響が主な懸念点です。胃腸が弱い方はアセトアミノフェンや外用薬が選ばれることが多く、胃を守る薬と併用するケースもあります。「副作用が怖いから薬を飲まない」とすると痛みで動けなくなり、かえって筋力低下や体力低下を招くこともあります。医師・薬剤師に遠慮なく相談してください。
Q3. ヒアルロン酸注射は何回まで打てますか?
一般的には週1回を5週間連続で行うコースが標準です。その後は症状に応じて継続・休止を判断します。ただし、効果を感じなくなった状態で漫然と打ち続けることは推奨されません。感染リスクもゼロではないため、効果が薄れたと感じたら医師に相談し、別の治療法を検討しましょう。
Q4. 市販薬と処方薬はどう違いますか?
市販薬は有効成分の含有量が処方薬より低く抑えられています。軽度の痛みには市販薬で対応できますが、処方薬の方が痛みへのコントロール力は高い傾向があります。2週間以上使っても改善しない場合は受診を検討してください。
Q5. 注射と内服薬、どちらが先ですか?
一般的には外用薬や内服薬から始め、改善が不十分な場合に関節内注射へ進むステップアップ方式が取られます。ただし炎症が強く水がたまっているケースでは、最初から注射が選ばれることもあります。症状の状態によって判断が変わるため、医師の診断を受けることが重要です。
薬で十分な効果が得られない方へ:再生医療という選択肢
ステロイドやヒアルロン酸の注射を続けても症状が改善しない場合、これまでは骨切り術や人工関節置換術といった手術が主な次のステップでした。しかし手術は入院・長期リハビリが伴い、年齢や持病によっては受けられない方もいます。
近年、再生医療(幹細胞治療)という新たな選択肢が注目されています。これは自身の脂肪から抽出・培養した幹細胞を膝に注射する方法です。
幹細胞は関節軟骨の再生を促し、周囲の組織を活性化・修復することで関節の衝撃吸収力を改善します。自身の細胞を使うため、拒絶反応などの副作用はほとんどありません。
治療の効果は培養の質に大きく左右されます。大切なのは「何歳の細胞か」ではなく、「どのように培養されたか」です。
「手術は受けたくない」「注射が効かなくなってきた」という方は、一度再生医療をご検討ください。
No.0006
監修:院長 坂本貞範